Тягар шизофренії
-
Шизофренія входить до числа 25 основних причин інвалідності в усьому
світі.
-
В осіб із шизофренією тривалість життя на 10-25 років коротша, ніж у
населення в цілому.
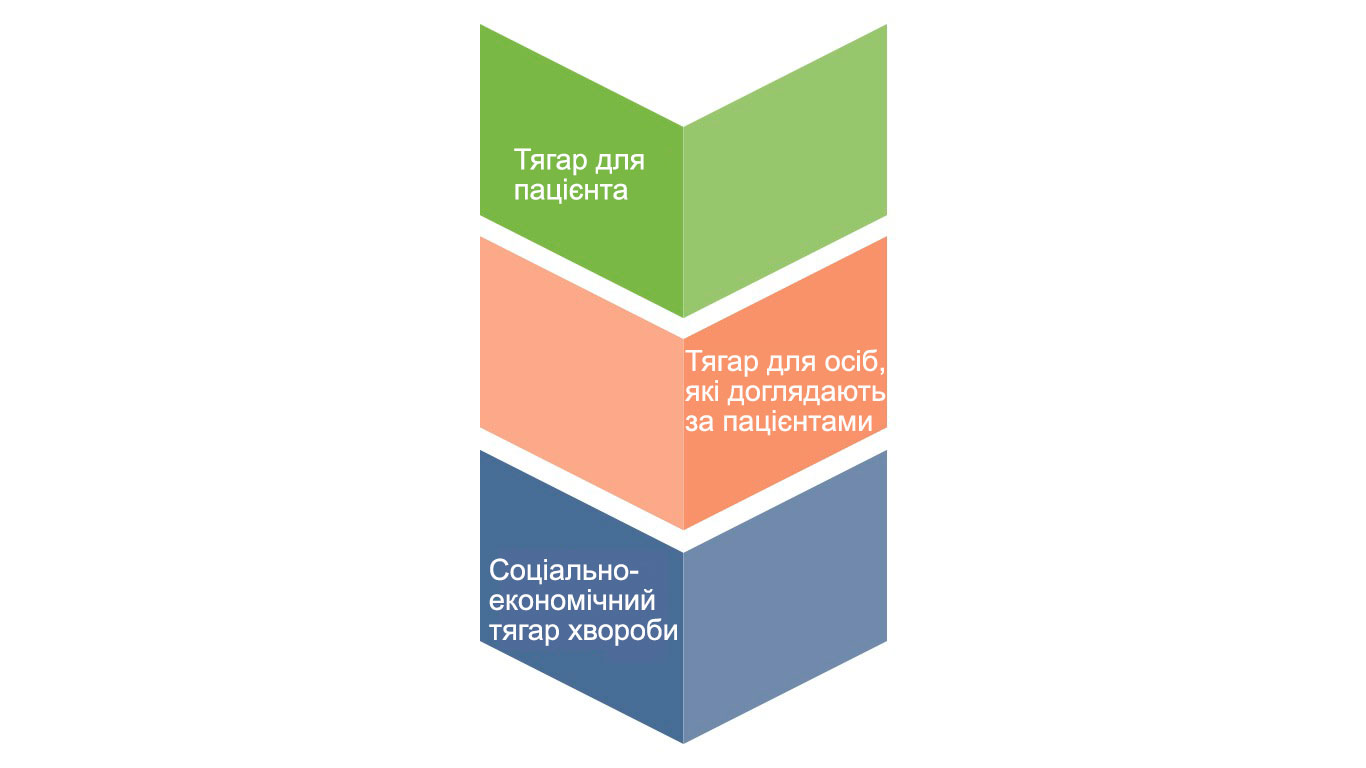
- Медичний та соціально-економічний тягар шизофренії величезний для пацієнтів, членів їхніх сімей, осіб, які здійснюють догляд, та суспільства в цілому.
У даному розділі:
Соціально-економічний тягар
Незважаючи на те, що шизофренія вважається розладом із відносно низькою
поширеністю, захворювання входить до числа 25 основних причин
інвалідності1. Навіть при застосуванні найкращої тактики
лікування, результати часто бувають неоптимальними через складну клінічну
картину шизофренії та широкий діапазон наслідків захворювання.
Незважаючи на те, що в різних країнах світу витрати на хворих на
шизофренію відрізняються, глобальний економічний тягар шизофренії
величезний.
Основні статті витрат включають:
— витрати на організацію медичної допомоги (стаціонарне, амбулаторне
лікування, надання невідкладної медичної допомоги, забезпечення
ліками);
— витрати на соціальну сферу (організація правової підтримки, створення
притулків);
— непрямі збитки: виплати допомоги з безробіття, зниження продуктивності
праці пацієнта, виділення ресурсів для здійснення догляду за хворим,
зменшення тривалості життя хворого).
Систематичний огляд та метааналіз даних із 24 країн у 4 регіонах (Європі,
США, Азіатсько-Тихоокеанському регіоні, Африці) засвідчив, що щорічні
витрати, пов’язані з підтримкою хворих на шизофренію, склали від 94 млн.
до 102 млрд. доларів США2. Ще в одному дослідженні, проведеному
в США, містяться відомості про те, що лише в 2013 році витрати в зв’язку з
шизофренією дорівнювали 155,7 млрд. доларів.
При цьому, найбільші витрати були обумовлені:
— безробіттям (38%);
— зниженням продуктивності праці пацієнтів (34%);
— витратами на надання медичної допомоги (24%)3.
Непрямі збитки, згідно з даними обох досліджень, були ключовою статтею
витрат на підтримку пацієнтів із шизофренією.
Визнання тягаря для суспільства
Розвиток хвороби може призвести до порушення когнітивних функцій, зниження
активності, що призводить до погіршення соматичного здоров’я та соціальної
ізоляції. І це не тільки погіршення якості життя пацієнта, а й додаткове
навантаження на осіб, яким доведеться здійснювати догляд за
хворим4,5.
Тягар для пацієнтів
Тривалість життя хворих на шизофренію менша на 10-25 років, ніж в
середньому в популяції6. Ретроспективний аналіз бази даних США
показав, що протягом обраного періоду спостереження дорослі пацієнти з
шизофренією вмирали в 3,5 рази частіше, ніж особи без даного
діагнозу7.
До основних факторів ризику передчасної смерті хворих на шизофренію
належить:
— нездоровий спосіб життя;
— наявність соматичних захворювань;
— схильність до суїциду – ризик збільшений у 12 разів;
— небажані явища, які виникають при прийомі препаратів для лікування
шизофренії8,9.
В осіб із шизофренією не лише частіше за інших діагностують фактори ризику
розвитку серцево-судинних захворювань, включаючи надлишкову вагу, куріння,
високий артеріальний тиск і метаболічний синдром, але такі пацієнти з
меншою ймовірністю отримують профілактичне лікування10,11.
Крім того, деякі антипсихотичні препарати другого покоління можуть
спричинити збільшення ваги і подальший розвиток метаболічного
синдрому12, що пов’язано з 2-3-кратним підвищенням смертності
від серцево-судинних захворювань і 2-кратним збільшенням смертності з
будь-якої причини13. З огляду на той факт, що багато причин
ранньої смертності при шизофренії можна усунути, основна мета лікування
пацієнтів з шизофренією повинна включати заходи щодо покращення загального
фізичного стану, забезпечення доступної медичної допомоги та своєчасної
діагностики соматичних захворювань14.
Клінічна картина шизофренії неоднорідна, наслідки хвороби можуть
варіюватися від повної тривалої ремісії до стану повної інвалідизації
пацієнта. Повна ремісія – це рідкісний результат лікування
шизофренії15. І, на жаль, навіть у таких пацієнтів можуть
спостерігатися проблеми з самообслуговуванням, тенденція до зниження
працездатності, повсякденної активності, зменшення потреби в
спілкуванні16. Навіть після того, як у пацієнтів досягається
послаблення психотичних симптомів, зміни в поведінці, мисленні
зберігаються. Можливість реабілітації багато в чому визначає наявність і
ступінь вираженості когнітивних та негативних симптомів шизофренії, які
важко піддаються лікуванню17.
У пацієнтів із шизофренією відзначається нижча якість життя, ніж у
населення в цілому. Причому, чим триваліший перебіг захворювання, тяжчими
є депресивні, негативні, когнітивні симптоми, вираженіша побічна дія
ліків, тим розрив помітніший. Додатково погіршує стан пацієнтів
відсутність підтримки з боку рідних і близьких.
Серед хворих на шизофренію вища якість життя відзначається у молодих
людей, жінок, осіб, які перебувають у шлюбі, та в осіб із низьким рівнем
освіти.
Лікування антипсихотичними препаратами з хорошим профілем переносимості у
поєднанні з додатковими психосоціальними методами лікування може покращити
якість життя хворих на шизофренію18,19.
Негативні симптоми та несприятливі наслідки шизофренії20–25
Негативні симптоми визнані значущими прогностичними факторами
несприятливих наслідків лікування шизофренії.
Негативні симптоми призводять до збільшення тягаря захворювання, погано
піддаються лікуванню, порушують функціонування хворого. Це пов’язано зі
збільшенням державних витрат на забезпечення медичної допомоги та
покращення якості життя пацієнта26,27.
У межах домену негативних симптомів зниження мотивації, очевидно, виступає
одним із найважливіших критеріїв порушення життєдіяльності хворого.
При цьому існують дані, які підтверджують поєднаний вплив негативних і
когнітивних симптомів шизофренії на погіршення якості життя хворого
28.
Обмежена кількість ефективних методів лікування негативних симптомів
шизофренії стає серйозною незадоволеною медичною потребою, яка збільшує
тягар шизофренії.
Особи, які здійснюють догляд
Пацієнтам із шизофренією часто потрібна допомога в самообслуговуванні,
прийомі лікарських засобів та повсякденній діяльності4.
Члени сім’ї складають основну частину осіб, які здійснюють догляд за
пацієнтами з шизофренією.
Так, опитування допомогло з’ясувати, що допомагають хворим на шизофренію,
як правило:
— батьки (68%);
— брати і сестри (12%);
— чоловік, дружина, кохані, близькі друзі (7%);
— діти або онуки (7%), в тому числі й ті, які перебувають під опікою
хворих 29.
На осіб, які здійснюють догляд, можуть мати негативний вплив
перевантаженість домашніми обов’язками, порушення сну, фінансові проблеми,
зменшення кількості вільного часу, стигматизація та соціальна
ізоляція4.
Дослідження вказують на те, що багато осіб, які здійснюють догляд,
стикаються з когнітивними, психологічними порушеннями (поява тривожності,
депресії), соціальними обмеженнями (стигматизація, вимушена ізоляція), а
також несуть важкий фінансовий тягар30-32. Часто, щоб
перебувати поруч із хворим, родичам чи близьким людям доводиться йти з
роботи або перебудовувати робочий графік, що позначається на їхньому
фінансовому достатку.
Зниження якості життя осіб, які здійснюють догляд, у цифрах32
Тяжкий перебіг шизофренії (інвалідицація хворого) пов’язаний із більшим
тягарем для родини33,34.
Результати досліджень свідчать про те, що позитивні й негативні симптоми
шизофренії по-різному впливають на стосунки між хворим та його родичами й
друзями. Поява позитивних симптомів у хворого на шизофренію корелює з
вищою ймовірністю розлук та розлучень. Близькі люди такого пацієнта часто
скаржаться на втрату власної душевної рівноваги. У той же час, порушення
мотиваційного компонента особистості хворого (негативні симптоми)
призводить до розвитку «вигорання», надмірної втоми в осіб, які здійснюють
догляд35-37.
Статті
Відео
Джерела:
- Vos, T. et al. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990-2016: A systematic analysis for the Global Burden of Disease Study 2016. Lancet 390, 1211–1259 (2017).
- Chong, H. Y. et al. Global economic burden of schizophrenia: A systematic review. Neuropsychiatr. Dis. Treat. 12, 357–373 (2016).
- Cloutier, M. et al. The economic burden of schizophrenia in the United States in 2013. J. Clin. Psychiatry 77, 764–771 (2016).
- Millier, A. et al. Humanistic burden in schizophrenia: A literature review. J. Psychiatr. Res. 54, 85–93 (2014).
- Kahn, R. S. et al. Schizophrenia. Nat. Rev. Dis. Prim. 1, 1–23 (2015).
- Laursen, T. M., Nordentoft, M. & Mortensen, P. B. Excess Early Mortality in Schizophrenia. Annu. Rev. Clin. Psychol. 10, 425–448 (2014).
- Olfson, M., Gerhard, T., Huang, C., Crystal, S. & Stroup, T. S. Premature mortality among adults with schizophrenia in the United States. JAMA Psychiatry 72, 1172–1181 (2015).
- Laursen, T. M., Munk-Olsen, T. & Vestergaard, M. Life expectancy and cardiovascular mortality in persons with schizophrenia. Curr. Opin. Psychiatry 25, 83–88 (2012).
- Saha, S., Chant, D. & McGrath, J. A systematic review of mortality in schizophrenia: Is the differential mortality gap worsening over time? Arch. Gen. Psychiatry 64, 1123–1131 (2007).
- De Hert, M. et al. Cardiovascular disease and diabetes in people with severe mental illness position statement from the European Psychiatric Association (EPA), supported by the European Association for the Study of Diabetes (EASD) and the European Society of Cardiology (ESC) Eur. Psychiatry 24, 412–424 (2009).
- Docherty, M., Stubbs, B. & Gaughran, F. Strategies to deal with comorbid physical illness in psychosis. Epidemiol. Psychiatr. Sci. 25, 197–204 (2016).
- Remington, G. Schizophrenia, antipsychotics, and the metabolic syndrome: Is there a silver lining? Am. J. Psychiatry 163, 1132–1134 (2006).
- Lakka, H. M. et al. The metabolic syndrome and total and cardiovascular disease mortality in middle-aged men. J. Am. Med. Assoc. 288, 2709-2716 (2002).
- Suetani, S., Rosenbaum, S., Scott, J. G., Curtis, J. & Ward, P. B. Bridging the gap: What have we done and what more can we do to reduce the burden of avoidable death in people with psychotic illness? Epidemiol. Psychiatr. Sci. 25, 205–210 (2016).
- Jääskeläinen, E. et al. A systematic review and meta-analysis of recovery in schizophrenia. Schizophr. Bull. 39, 1296–1306 (2013).
- Harvey, P. D. Assessing disability in schizophrenia: tools and contributors. J. Clin. Psychiatry 75, e27 (2014).
- Reichenberg, A. et al. The course and correlates of everyday functioning in schizophrenia. Schizophr. Res. Cogn. 1, e47–e52 (2014).
- Bobes, J., García-Portilla, P., Sáiz, P. A., Bascarán, T. & Bousoño, M. Quality of life measures in schizophrenic patients. Dialogues Clin. Neurosci. 9, 215e-216e (2007).
- Bobes, J. & Garcia-Garcia, M. Quality of life in schizophrenia. in Quality of Life in Mental Disorders (eds. Katschnig, H., Freeman, H. & Sartorius, N.) 153–168 (John Wiley & Sons Ltd, 2005).
- Alonso, J. et al. Health-related quality of life (HRQL) and continuous antipsychotic treatment: 3-year results from the schizophrenia health outcomes (SOHO) study. Value Heal. 12, 536–543 (2009).
- Harvey, P. D. et al. Functional impairment in people with schizophrenia: Focus on employability and eligibility for disability compensation. Schizophr. Res. 140, 1–8 (2012).
- Rabinowitz, J. et al. Negative symptoms in schizophrenia – the remarkable impact of inclusion definitions in clinical trials and their consequences. Schizophr. Res. 150, 334–338 (2013).
- Kirkpatrick, B. & Buchanan, R. W. Anhedonia and the deficit syndrome of schizophrenia. Psychiatry Res. 31, 25–30 (1990).
- Fenton, W. S. & Mcglashan, T. H. Natural History of Schizophrenia Subtypes: II. Positive and Negative Symptoms and Long-term Course. Arch. Gen. Psychiatry 48, 978–986 (1991).
- Rabinowitz, J. et al. Negative symptoms have greater impact on functioning than positive symptoms in schizophrenia: Analysis of CATIE data. Schizophr. Res. 13, 147–150 (2012).
- Tandon, R. & Jibson, M. Negative symptoms of schizophrenia: How to treat them most effectively. Curr. Psychiatr. 1, 36–42 (2002).
- Sicras-Mainar, A., Maurino, J., Ruiz-Beato, E. & Navarro-Artieda, R. Impact of negative symptoms on healthcare resource utilization and associated costs in adult outpatients with schizophrenia: A population-based study. BMC Psychiatry 14, 225 (2014).
- Foussias, G., Agid, O., Fervaha, G. & Remington, G. Negative symptoms of schizophrenia: Clinical features, relevance to real world functioning and specificity versus other CNS disorders. Eur. Neuropsychopharmacol. 24, 693–709 (2014).
- The National Alliance on Mental Illness. Schizophrenia: Public Attitudes, Personal Needs Views from People Living with Schizophrenia, Caregivers, and the General Public. (2008).
- Chan, S. W. chi. Global Perspective of Burden of Family Caregivers for Persons With Schizophrenia. Arch. Psychiatr. Nurs. 25, 339–349 (2011).
- Gutiérrez-Maldonado, J., Caqueo-Urízar, A. & Kavanagh, D. J. Burden of care and general health in families of patients with schizophrenia. Soc. Psychiatry Psychiatr. Epidemiol. 40, 899–904 (2005).
- Hayes, L., Hawthorne, G., Farhall, J., O’Hanlon, B. & Harvey, C. Quality of Life and Social Isolation Among Caregivers of Adults with Schizophrenia: Policy and Outcomes. Community Ment. Health J. 51, 591–597 (2015).
- Awad, A. G. & Voruganti, L. N. P. The burden of schizophrenia on caregivers: A review. Pharmacoeconomics 26, 149–162 (2008).
- Magliano, L. et al. The impact of professional and social network support on the burden of families of patients with schizophrenia in Italy. Acta Psychiatr. Scand. 106, 291–298 (2002).
- Mantovani, L. M. et al. Family burden in schizophrenia: the influence of age of onset and negative symptoms. Trends Psychiatry Psychother. 38, 96–99 (2016).
- Grandón, P., Jenaro, C. & Lemos, S. Primary caregivers of schizophrenia outpatients: Burden and predictor variables. Psychiatry Res. 158, 335–343 (2008).
- Ochoa, S. et al. Do needs, symptoms or disability of outpatients with schizophrenia influence family burden? Soc. Psychiatry Psychiatr. Epidemiol. 43, 612–618 (2008).
Schizophrenia Research
Суб’єктивна та об’єктивна якість життя хворих на шизофренію
Необхідними є комплексні методи лікування, і необхідно визначити покращення якості життя пацієнта як основну мету лікування».

Шизофренія впливає на пацієнтів, осіб, які здійснюють догляд, і суспільство. Найчастіше особи, які здійснюють догляд, зазнають найбільших труднощів.
Завантажити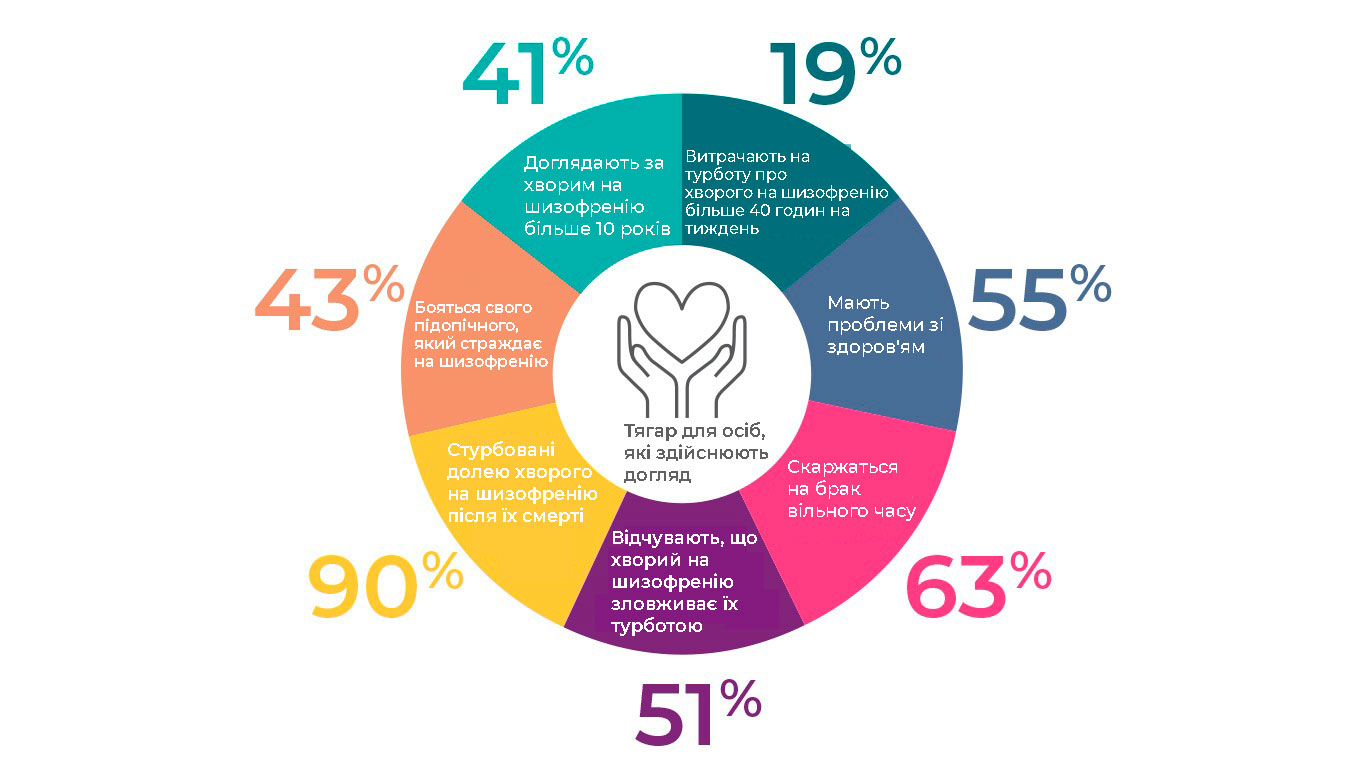
Препарат Реагіла®: щоденний... Препарат Реагіла®: щоденний...
(Реагіла® УКР: UA/17545/01/01, UA/17545/01/02, UA/17545/01/03, UA/17545/01/04 від 12.08.2019) Полегшення негативних симптомів шизофренії має супроводжуватися (Реагіла® УКР: UA/17545/01/01, UA/17545/01/02, UA/17545/01/03, UA/17545/01/04 від 12.08.2019) Полегшення негативних симптомів шизофренії має супроводжуватися
Далі…Загострення шизофренії: застосуванн... Загострення шизофренії: застосуванн...
(Реагіла® УКР: UA/17545/01/01, UA/17545/01/02, UA/17545/01/03, UA/17545/01/04 від 12.08.2019) Після постановки діагнозу шизофренії лікуючим лікарям, пацієнтам (Реагіла® УКР: UA/17545/01/01, UA/17545/01/02, UA/17545/01/03, UA/17545/01/04 від 12.08.2019) Після постановки діагнозу шизофренії лікуючим лікарям, пацієнтам
Далі…